Máte otok na noze, který neustupuje ani po odpočinku? Cítíte těžké končetiny nebo si všímáte zduřelých uzlin v podpaží nebo krku? Tyto příznaky často vedou k otázce: kdo vyšetřuje lymfatický systém? Odpověď není tak jednoduchá jako u běžné rýmy, kde navštívíte praktického lékaře. Lymfatická soustava je složitá síť „odpadových šachet“ našeho těla a její diagnóza vyžaduje specifický pohled.
Neexistuje jeden univerzální „lymfolog“. Diagnostika závisí na tom, zda jde o akutní infekci, chronické otoky (lymfedém), nádorové onemocnění nebo poruchu po operaci. Níže najdete přehled toho, které speciality se starají o jakou část problému a jak probíhá samotné vyšetření.
Klíčová fakta před návštěvou lékaře
- Hlavní specialisté: Cévní chirurgové (angiochirurgové) jsou primárními odborníky na chronické otoky a lymfedém.
- První kontakt: Praktický lékař nebo obvodní dětský lékař zahajuje diagnostiku při podezření na infekci nebo zánět uzlin.
- Diagnostika: Zlatým standardem pro vizualizaci je lymfangiografie nebo MRI, nikoliv běžný rentgen.
- Léčba vs. Diagnóza: Lékař stanoví diagnózu, ale dlouhodobou péči často provádí fyzioterapeut specializující se na manuální lymfatickou drenáž.
Který lékař je pro vás tím pravým?
Výběr lékaře závisí na vaší situaci. Pokud máte jen mírně zvětšenou uzlinu kvůli nachlazení, stačí praktický lékař. Pokud však trpíte dlouhodobými otoky, situace je jiná.
Pacienti s podezřením na lymfedém (primární i sekundární) by měli navštívit právě tohoto specialistu. Cévní chirurgové disponují nejnovějšími technologiemi pro vyšetření lymfatické plynulosti. V České republice jsou často organizována specializovaná centra pro lymfedém, kde pracuje tým složený z cévního chirurga, dermatologa a fyzioterapeuta.
Dalšími důležitými specialisty jsou:
- Onkolog: Pokud je problém s lymfatickým systémem spojen s rakovinným onemocněním (např. odstranění uzlin po mastektomii), vede diagnózu onkolog. Ten určuje riziko vzniku sekundárního lymfedému.
- Infectolog: Při opakujících se hnisavých zánětech měkkých tkání (lymfangitida, erysipelas), které jsou způsobeny poruchou lymfy, pomáhá infectolog stanovit správné antibiotické pokrytí.
- Imunolog: Pokud máte potíže s častými infekcemi a podezření na vrozenou vadu imunitního systému spojenou s lymfatickými orgány (thymus, slezina, brzlík).
Jak probíhá vyšetření lymfatického systému?
Na rozdíl od žil, které lze snadno vidět pomocí duplexního sonografu (ultrazvuku), jsou lymfatické cévy tenké, průhledné a často prázdné. To činí jejich vyšetření náročnějším. Běžný ultrazvuk dokáže ukázat pouze následky - tedy nahromaděnou tekutinu ve tkáni (edém), ale ne vždy ukáže překážku v samotné lymfatické cívě.
Zde je přehled metod, které lékaři používají:
| Metoda vyšetření | Co odhaluje | Kdy se používá |
|---|---|---|
| Fyzikální vyšetření | Otok, tvrdost tkáně, pozitivní Stemmerův test (neschopnost chytit kůži na záprstní kloubu palce) | Po každé první návštěvě u lékaře |
| Bioimpedanční analýza (BIA) | Množství vody v tkáních končetin s vysokou přesností | Sledování účinnosti léčby, objektivní měření edému |
| Lymfoskintigrafie | Průtok radioaktivní látky lymfatickými cévami v reálném čase | Stanovení funkce lymfatického systému, rozlišení typů lymfedému |
| MRI (Magnetická rezonance) | Detailní anatomii, přítomnost nádorů tlakujících na lymfu | Podezření na sekundární příčiny otoků (nádory, jizvy) |
| Lymfangiografie | Anatomickou stavbu cév po aplikaci kontrastní látky přímo do cév | Před plánovanou chirurgickou intervencí (lymfaticko-žilní anastomóza) |
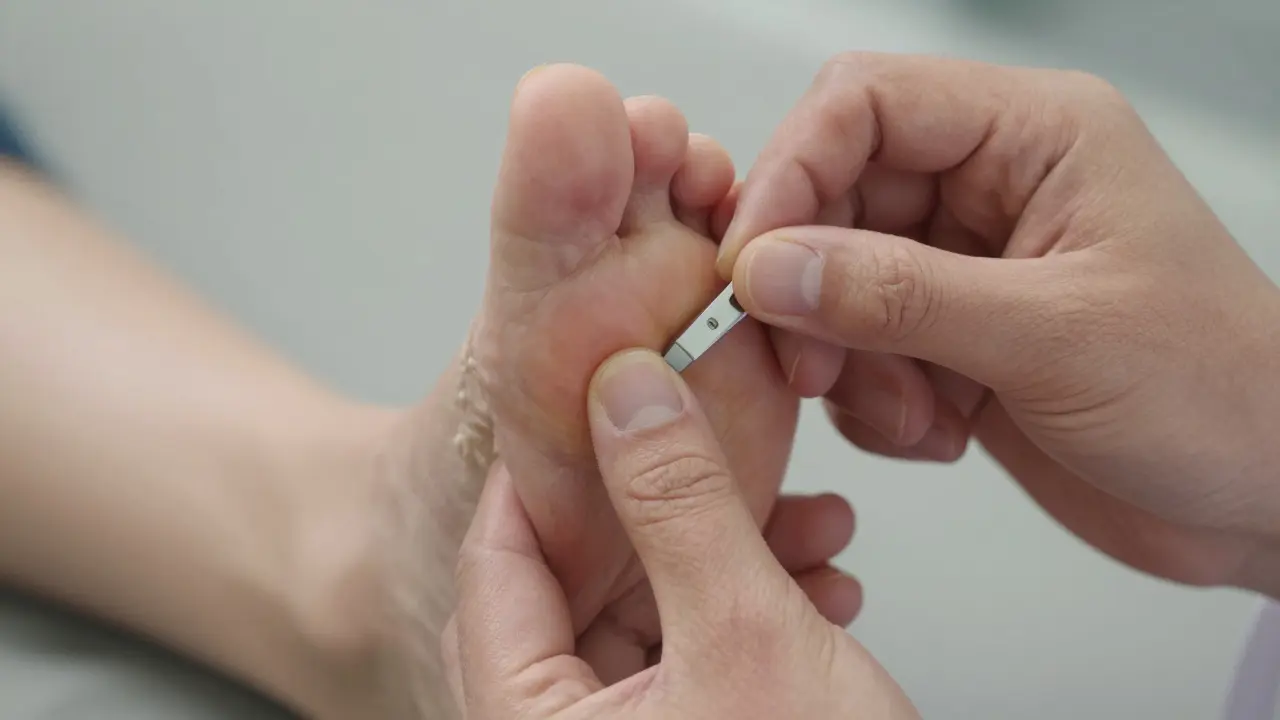
Rol Stemmerova testu a bioimpedance
Mezi nejjednodušší, ale velmi účinné nástroje patří Stemmerův test. Jde o jednoduchý fyzikální test, kdy lékař zkouší, zda dokáže sevřit kůži na boku palce nohy. U zdravého člověka je kůže pružná a dá se stáhnout do vrásky. Pokud je kůže natvrdo a nelze ji sevřit, jedná se o silné indium fibrotizace tkáně typické pro lymfedém.
Dalším moderním standardem je bioimpedanční analýza. Toto zařízení měří odpor tělesných tkání vůči slabému elektrickému proudu. Protože voda vede elektřinu lépe než tuk nebo sval, umožňuje BIA přesně určit, kolik litrů nadbytečné tekutiny je v dané končetině. Tato metoda je objektivní a eliminuje subjektivní odhad „na oko“, což je pro sledování úspěšnosti kompresní terapie nezbytné.
Kdy navštívit lékaře okamžitě?
Některé příznaky nesouvisí s chronickým lymfedémem, ale signalizují akutní hrozbu. Pokud zaznamenáte následující změny, nečekejte na termín u specialisty, ale vyhledejte pomoc ihned:
- Rychle rostoucí otok doprovázený zarudnutím a bolestivostí na dotek (riziko erysipelátu - zápalu).
- Horečka a zimnice spolu s citlivými lymfatickými uzlinami v krku, podpaží nebo tříslích.
- Nevysvětlitelná úbytek váhy a noční pocení při zvětšených uzlinách (podezření na lymfom).
- Tvorba vřídků na otékající končetině, která se špatně hojí.
Léčba: Spojení medicíny a masáže
Ačkoli otázka zněla „kdo vyšetřuje“, odpověď nelze oddělit od toho, „kdo léčí“. Diagnóza je pouze začátek. Lymfatický systém nelze „vyléčit" tabletkami tak, jako se vyléčí bakterie antibiotiky. Základem léčby je komplexní decongestivní terapie (CDT).
Tato terapie spojuje práci dvou hlavních aktérů:
- Lékař (Cévní chirurg): Stanoví diagnózu, vyloučí jiné příčiny otoků (srdeční selhání, onemocnění ledvin) a v případě pokročilých fází může navrhnout chirurgické řešení, jako je mikrovaskulární anastomóza (propojení lymfatické a žilní cévy).
- Fyzioterapeut / Lymfolog: Provádí manuální lymfatickou drenáž (MLD). Jde o specifickou, velmi jemnou masážní techniku, která mechanicky podporuje proudění lymfy do zdravých oblastí těla. Běžná relaxační masáž tento účinek nemá a může být dokonce škodlivá.
Důležité je také nosit kompresní punčochy nebo obvazy, které lékař předepíše. Bez této podpory by práce fyzioterapeuta byla marná, protože gravitace by tekutinu opět strhla dolů.
Časté mýty o vyšetření lymfy
Při hledání informací narazíte na několik nesprávných představ, které mohou zdržovat správnou diagnózu.
Mýtus 1: „Ultrazvuk vše ukáže.“
Realita: Běžný cévní ultrazvuk kontroluje žíly a tepny. Lymfatické cévy jsou mnohem menší. Ultrazvuk ukáže pouze, že tam je tekutina, ale ne vždy řekne, proč tam je, pokud nejde o zánět nebo tumor.
Mýtus 2: „Lymfedém je jen kosmetický problém.“
Realita: Nezachycený lymfedém vede ke zjizvení tkáně (fibróze), zvýšenému riziku život ohrožujících infekcí a v krajních případech k amputaci končetiny.
Mýtus 3: "Masér může diagnostikovat."
Realita: Fyzioterapeut může podezření nahlásit a zahájit terapii, ale konečnou diagnózu a vyloučení jiných chorob (např. srdečních) musí provést lékař.
Koho mám navštívit jako první, když mám podezření na problémy s lymfatickým systémem?
Jako první krok navštivte svého praktického lékaře. Ten provede základní vyšetření, odebere krev (kontrola zánětlivých parametrů, funkce ledvin a jater) a v případě potřeby vás zašle k cévnímu chirurgovi nebo specialistovi na lymfedém.
Jak poznám, že mám lymfedém a ne jen otoky ze žil?
Hlavním rozdílem je tzv. Stemmerův test. Pokud nemůžete chytit kůži na boku palce nohy do pinetty, jde pravděpodobně o lymfedém. Dále lymfedém často nenabíhá večer jako žilní otok, ale je přítomen celodenně a ráno nezmizí úplně. Otok je také pevnější a nezanechává prohlubeň po zmáčknutí (needém).
Platí vyšetření lymfatického systému pojišťovna?
Ano, pokud má lékař podezření na patologický stav a vystaví vám žádanku na vyšetření (např. lymfoskintigrafii nebo MRI), hrafiní jej zdravotní pojišťovna. Komplexní decongestivní terapie (masáže, bandážování) je rovněž hrazena pojišťovnami, pokud ji předepíše ošetřující lékař a provádí ji certifikovaný fyzioterapeut.
Co je lymfoskintigrafie a bolí?
Lymfoskintigrafie je nukleární-medicínské vyšetření. Do meziprstních prostor se aplikuje stopové množství radioaktivní látky, která putuje lymfatickými cévami. Kamera pak zachycuje její pohyb. Vyšetření není bolestivé, jde pouze o injekci podobnou té při odběru krve, ale do kožních cest.
Mohu lymfatický systém vyšetřit doma?
Domácí vyšetření je možné pouze formou monitorování. Měřte obvod své končetiny (nohy nebo paže) na stejných místech každý den ráno. Pokud zjistíte rozdíl větší než 2 cm mezi levou a pravou stranou, konzultujte to s lékařem. Také si můžete zkusit Stemmerův test, ale finální diagnózu musíte nechat na odborníkovi.